Клиническое наблюдение
Раненый Г. 29 лет поступил в клинику военно-полевой хирургии Военно-медицинской академии им. С.М.Кирова с диагнозом: Минно-взрывная травма. Сочетанное осколочное ранение головы, нижних конечностей. Ранение средней и нижней зоны лица, проникающее в полость рта, полость носа, верхнечелюстную пазуху слева,с повреждением мягких тканей щечной области, дна полости рта, языка, верхней и нижней губы. Огнестрельный многооскольчатый перелом верхней челюсти по типу Ле-Фор II с изъяном альвеолярного отростка верхней челюсти в области 2.6-2.7 зубов, дефектом твердого неба. Перелом нижней челюсти с дефектом костной ткани от правого угла нижней челюсти до левого угла нижней челюсти. Открытый оскольчатый перелом основания первой плюсневой кости без смещения отломков. Осколочное ранение мягких тканей левой стопы. Травматическая невропатия лицевого нерва слева. Акубаротравма.
Из анамнеза известно, что ранение получено при выполнении боевой задачи. Военнослужащий был эвакуирован в ближайший госпиталь первой очереди, где выполнена первичная хирургическая обработка ран лица, проведена фиксация отломков нижней челюсти реконструктивной титановой пластиной на винтах. Посттравматический дефект слизистой оболочки и мышц дна полости рта. Рана ушит «на себя».
На следующем этапе раненый был эвакуирован в клинику военно-полевой хирургии (ВПХ)Военно-медицинской академии им. С.М.Кирова.
В день поступления раненому выполнена малоинвазивная закрытая репозиция и фиксация отломков верхней челюсти спицами Киршнера, проведен первый этап уранопластики и пластики дна полости рта местными тканями.
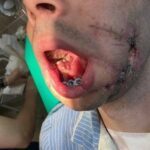
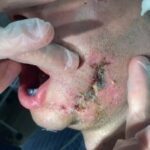
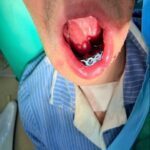
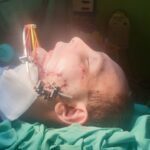
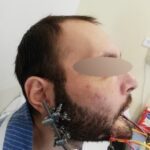
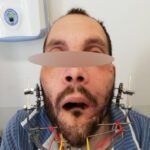
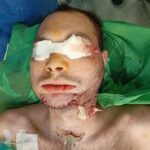
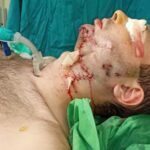
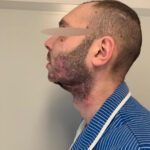
Спустя неделю возникли воспалительные осложнения: реконструктивная пластина прорезалась в полость рта, оголились углы нижней челюсти в области фиксации к ним реконструктивной пластины. Костная рана сообщалась с полостью рта, в нее попадала слюна и остатки пищи, приводя к нарастанию признаков посттравматического остеомиелита нижней челюсти (рис. 1, 2, 3).
Рисунок 1, 2, 3.Вид пациента после прорезывания реконструктивной пластины
Пациент отмечал ухудшение общего состояния, усиление болей в области послеоперационных ран, гнойное отделяемое в левой подчелюстной области, также отсутствие возможности адекватного самостоятельно питания.
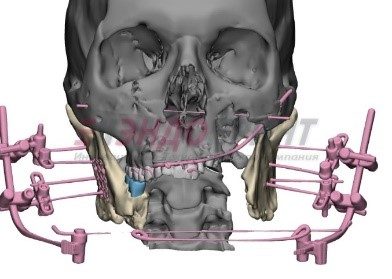
После проведенного консилиума с участием челюстно-лицевых хирургов, общих хирургов, анестезиологов, травматологом, нутрициологов было принято решение о целесообразности выполнения трахеостомии с целью профилактики асфиксии в послеоперационном периоде, удаления инородного тела (реконструктивной минипластины на винтах), иссечения свища в левой подчелюстной области, проведения секвестр-некрэктомии в области нижней челюсти и дна полости рта с последующим активным дренированием послеоперационных ран с целью купирования воспалительных явлений посттравматического остеомиелита. С целью фиксации сохранившихся ветвей нижней челюсти и височно-нижнечелюстных суставов в правильном положении, а также проведения дермомиотензии мягких тканей дна полости рта и подбородка наложен стержневой аппарат внеротовой фиксации отломков нижней челюсти (рис. 4, 5, 6, 7, 8).
Рисунок 4, 5, 6. Установлен аппарат для внеочагового остеосинтеза
Рисунок 7,8. Вид пациента с аппаратом внеротовой фиксации через три недели
Врачом-стоматологом-ортопедом интраоперационно сняты слепки для изготовления индивидуального небного обтуратора с целью разобщения полости рта, верхнечелюстных синусов и полости носа, облегчения функции глотания и речеобразования. В связи с нарушением функции жевания и глотания пациенту было выполнено наложение чрезкожной гастростомы (рис. 9). После консультации нутрициолога больному был увеличен объем стандартной питательной смеси до 2000 миллилитров в сутки.
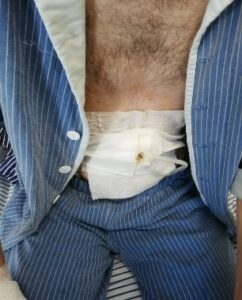
Наложена чрезкожная гастростома
Проводилось консервативное лечение в объеме: инфузионная, антикоагулянтная, антибактериальная, противомикробная, гастропротективная, симптоматическая терапия.
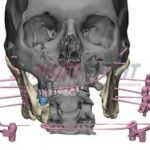
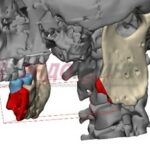
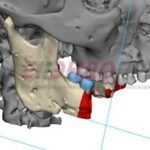
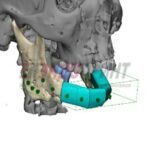
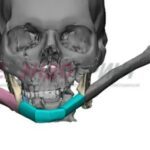
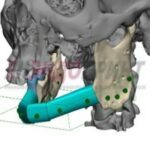
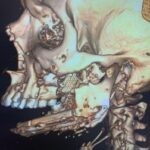
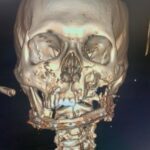
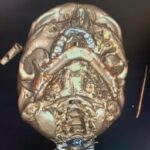
Параллельно стабилизации общего состояния пациента ему проводилось комплексное предоперационное обследование с целью определения возможности проведения операции по замещению изъяна с применением микрохирургической техники, включающее мультиспиральную компьютерную томографию (МСКТ) костей лицевого черепа, ангиографию нижних конечностей, ультразвуковую диагностику (УЗДГ) сосудов голеней с описанием передней и задней большеберцовой и малоберцовой артерий, УЗДГ сосудов шеи с обеих сторон, предоперационное общеклиническое обследование, а также осуществлялось 3D-планирование реконструктивной операции с учетом протяженности исходного изъяна нижней челюсти (рис. 10, 11, 12, 13, 14, 15, 16).
Рисунок 11, 12, 13, 14, 15, 16. Этапы 3D-планирования реконструктивной операции.
С целью замещения обширного дефекта тела нижней челюсти, восстановления утраченных тканей слизистой оболочки полости рта и выполнения подготовительного этапа к дальнейшему зубному протезированию пациента, было выполнено замещение дефекта нижней челюсти свободным малоберцовым аутотрансплантатом на сосудистых анастамозах. Аутокостный трансплантат включен в кровоток реципиентной зоны и фиксирован к ветвям нижней челюсти при помощи индивидуальной титановой пластиной изготовленной с помощью технологии DMLS (прямое лазерное спекание металлов).
Оперативное вмешательство проводилось в гибридной операционной ОСМП клиники ВПХ ВМедА, двумя бригадами хирургов. Ниже представлены основные этапы оперативного вмешательства (рис.16 — 30).
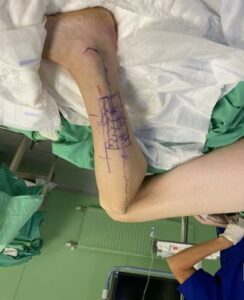
Разметка лоскута
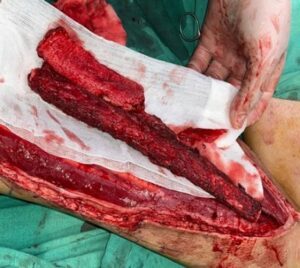
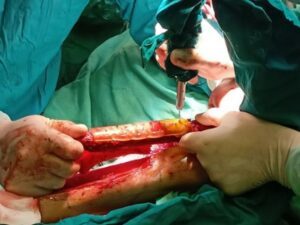

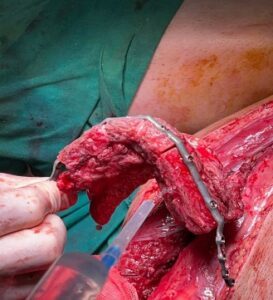
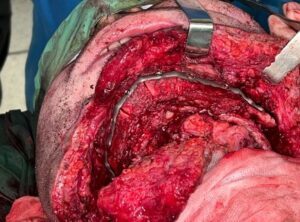
Рис. 23, 24: Вид пациента после операции: восстановлен контур лица
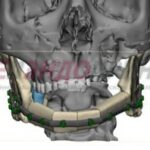
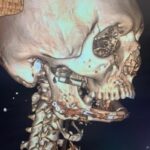
В послеоперационном периоде отмечалась сиалорея из послеоперационной раны с формированием слюнных свищей в подчелюстных областях с обеих сторон. Однако к третьей неделе послеоперационного периода слюнотечение прекратилось полностью, свищи самостоятельно закрылись. Кожный лоскут во рту полностью прижился. Контрольное КТ исследование подтвердило правильное положение индивидуальной титановой пластины и аутокостного трансплантата.
Рисунок 25, 26, 27, 28: Контрольная КТ с трехмерной реконструкцией
Рисунок 29, 30, 31. Вид пациента на 14 сутки после операции трансплантатов.
После операции происходит быстрое увеличение минеральной плотности аутотрансплантата, увеличивая его прочность.
Важным преимуществом свободных аутотрансплантатов является возможность проведения дентальной имплантации в кратчайшие сроки после реконструкции, с удовлетворительной первичной стабильностью имплантатов.
Данные литературы и приведенный выше клинический пример позволяет сформулировать выводы о том, что минно-взрывные ранения челюстно-лицевой области приводят не только к изъянам костей лицевого черепа, но и к дефектам мягким тканей лица и шеи. Таким образом, при установке титановых конструкций возникает проблема их адекватного окутывания и закрытия мягкими тканями без натяжения, что зачастую бывает невозможным даже с применением методов пластики местными тканями.
Натяжение мягких тканей, несомненно, приводит к несостоятельности швов, оголению пластины и травматическому остеомиелиту костей лицевого черепа.
Одномоментная костная пластика обширных дефектов челюсти с использованием свободных костных аутотрансплантатов с включенной кожной подушкой является надежным методом замещения изьянов челюстно-лицевой области. Данный метод позволяет в короткие сроки добиться реабилитации пациента, улучшить качество жизни и удовлетворенность пациента проведенным лечением.
Использование компьютерных программ для планирования операции позволяет с точностью сформировать костный трансплантат и сократить время операции.
Подводя итог, можно с уверенностью сказать, что использование малоберцового лоскута является перспективным методом лечения обширных дефектов челюстей и может быть рекомендована к использованию, как стандартная методика в лечении данного вида ранений.
Авторы:
Крюков Евгений Владимирович
Котив Богдан Николаевич
Маркевич Виталий Юрьевич
Гребнев Геннадий Александрович
Самохвалов Игорь Маркеллович
Терещук Сергей Васильевич
Сухарев Владимир Александрович
Багненко Андрей Сергеевич
Морозов Сергей Анатольевич