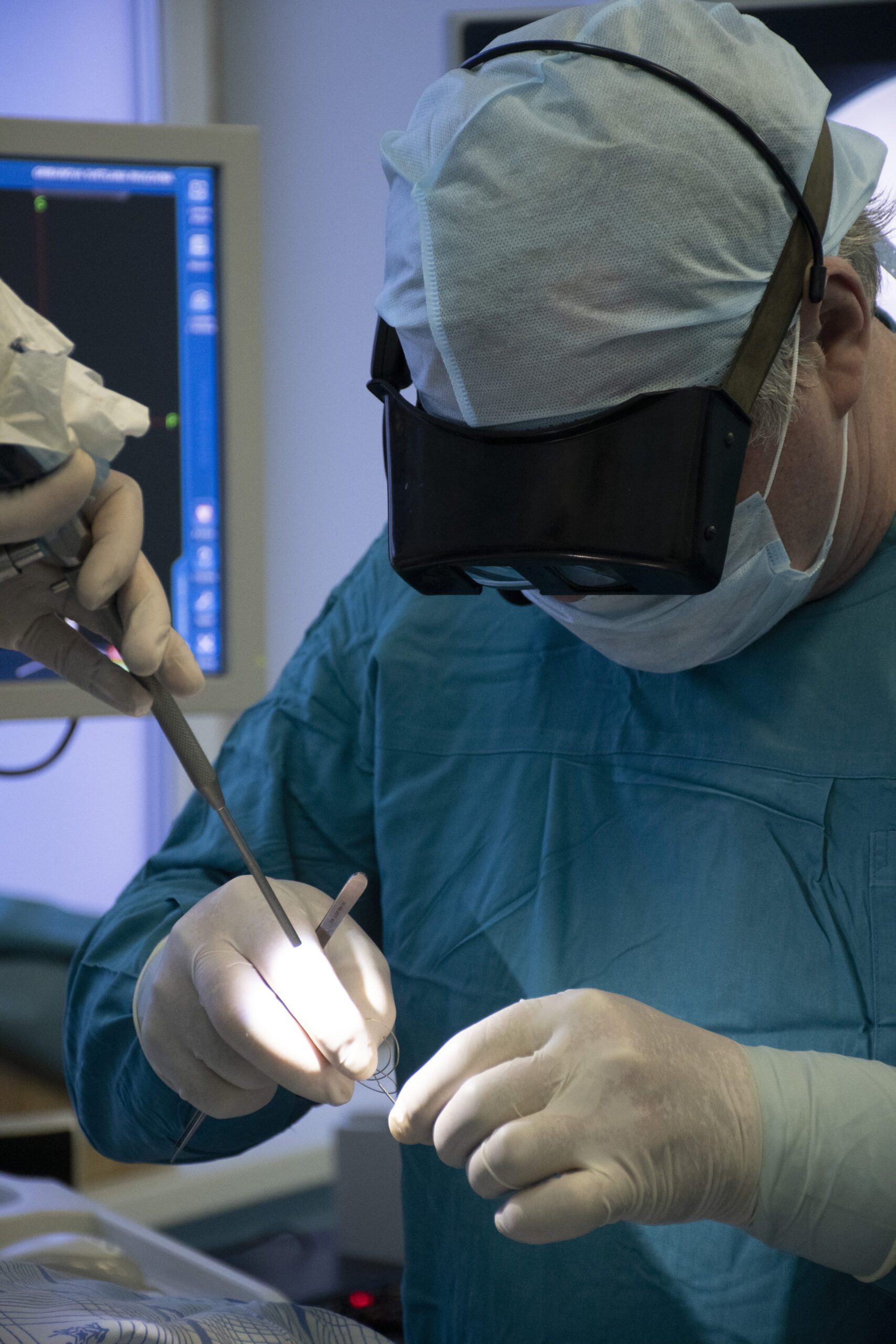
Удаление новообразований основания черепа – сложная мультидисциплинарная проблема. В клинике оториноларингологии Военно-медицинской академии имени С.М. Кирова под руководством главного оториноларинголога Минобороны России – начальника кафедры оториноларингологии доктора медицинских наук Дворянчикова В.В. выполнено безопасное радикальное удаление новообразования основания черепа через нос под эндоскопическим и навигационным контролем.
Наименование оперативного вмешательства: удаление новообразования основания черепа, крыловидно-нёбной, подвисочной ямок с применением эндоскопической и навигационной техники.
В ходе оперативного вмешательства использовалось следующее медицинское оборудование: эндоскопическая стойка с форматом изображения Full HD, электро-магнитная навигационная станция, специализированные эндоскопические микроинструменты.
Выполнение оперативного вмешательства проводилось с применением техники в «четыре руки»: оториноларинголог и нейрохирург одновременно проводят оперативное вмешательство через правую половину носа, выполняя манипуляций эндоскопическими микроинструментами, под эндоскопическим контролем, в ограниченном операционном поле. Главная задача – формирование щадящего доступа при достижении радикального удаления опухоли с сохранением нервных стволов и сосудистых сплетений в операционном поле.
Краткая информация о пациентке: пациентка Г., 1972 г.р. обратилась в клинику оториноларингологии с жалобами на периодическую боль, ощущение тяжести, давления в проекции правой верхнечелюстной пазухи, затруднение носового дыхания (больше справа). Считала себя больной около 5 месяцев, когда после перенесенного острого верхнечелюстного синусита стала отмечать выраженную заложенность носа справа, в течение полугода болевой синдром нарастал. Проходила лечение по поводу хронического ринита по месту жительства. Обратилась за консультацией в клинику оториноларингологии ВМедА им. С.М. Кирова. Осмотрена оториноларингологом, офтальмологом, неврологом, нейрохирургом. Выполнена компьютерная томография околоносовых пазух – картина объемного образования области правой орбиты, foramen rotundum и крыловидно-небной ямки справа (менингоцеле?, доброкачественная опухоль?).
На МРТ с контрастным усилением визуализируется объёмное образование, накапливающее контрастное вещество, округлой формы, однородной структуры, картина объёмного образования области крыловидно-нёбной ямки с прорастанием в подвисочную ямку, глазницу, клиновидную и верхнечелюстную пазухи справа. Госпитализирована в клинику отоларингологии в порядке оказания ВМП за счёт средств Федерального бюджета с диагнозом: Невринома верхнечелюстного нерва.
Краткое описание хода операции: в условиях общей анестезии выполнена эндоскопическая синусотомия справа, расширенная максиллотомия третьего типа. Сформирован лоскут из слизистой оболочки латеральной стенки полости носа. Удалена задняя стенка верхнечелюстной пазухи, вскрыта крылонёбная ямка. Визуализирован ствол клиновидно-нёбной артерии и передняя часть новообразования. Наложены клипсы, питающие сосуды пересечены. Проведена расширенная сфенотомия, визуализирован канал зрительного нерва, опто-каротидный карман и канал внутренней сонной артерии справа. С применением электро-магнитной навигационной станции (в режиме наложения КТ и МРТ) определены границы распространения опухоли. Образование удалено единым блоком, в медиальном и латеральном направлении от круглого отверстия, из крыловидно-нёбной, подвисочной ямок, с сохранением верхнечелюстного нерва. Визуализирован дефект кости в области латерального кармана клиновидной пазухи, признаков повреждения твёрдой мозговой оболочки и ликвореи нет. На послеоперационную область уложен лоскут из слизистой оболочки латеральной стенки полости носа. Гемостаз при помощи гемостатического материала на основе оксицеллюлозы и двухкомпонентного фибрин-тромбинового клея.
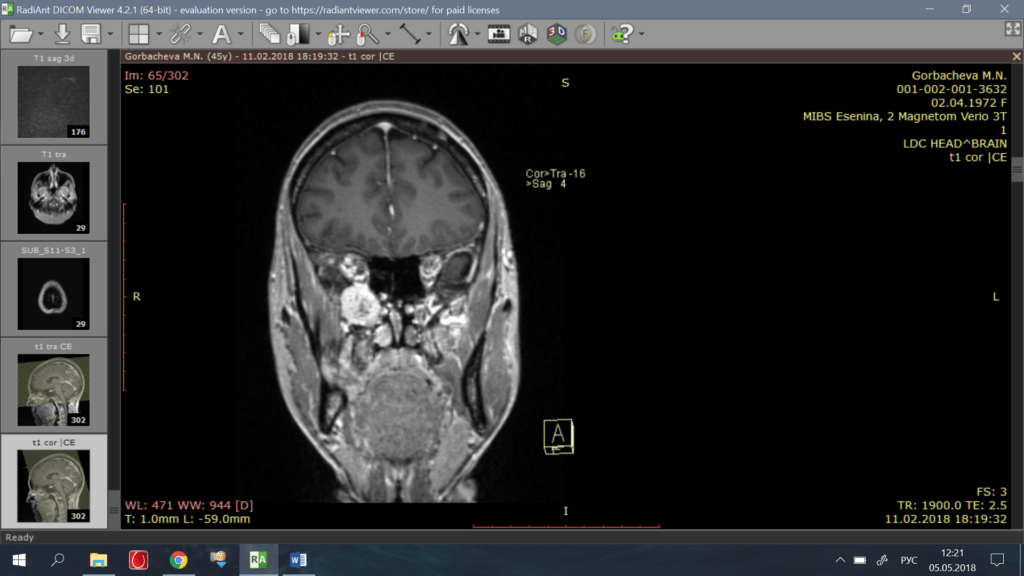
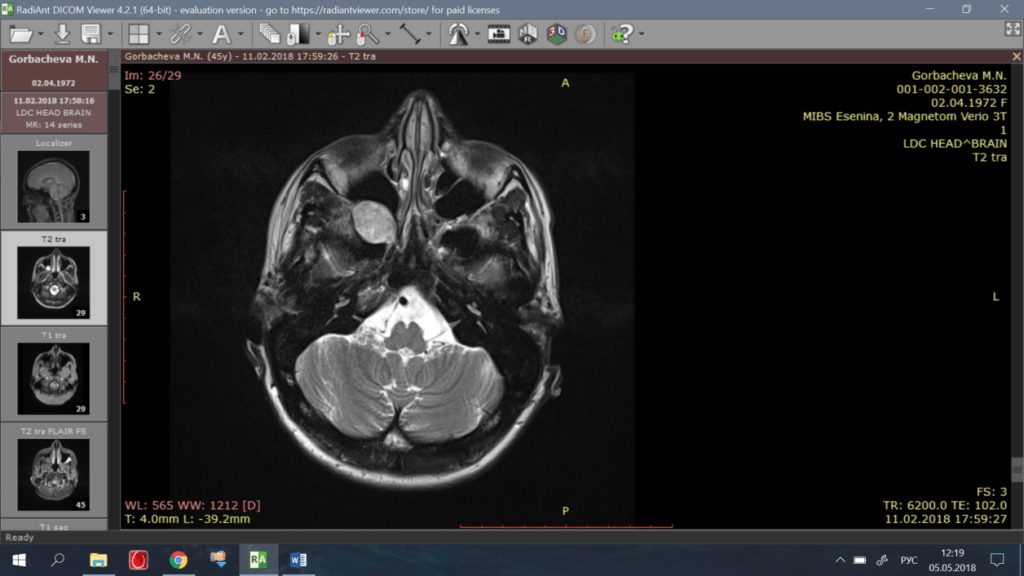
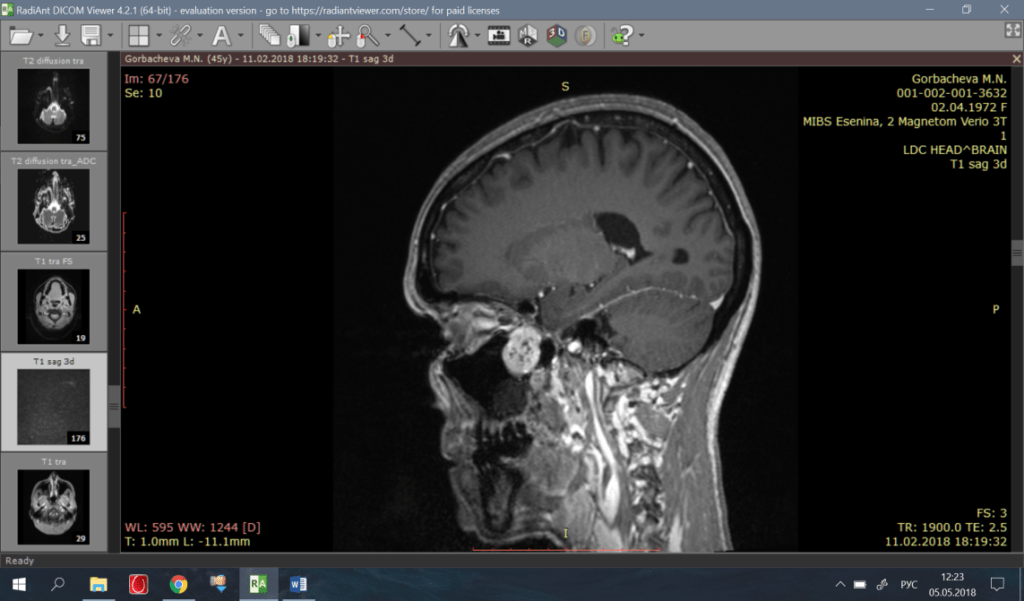
Фото 1-3. До операции: МРТ картина объёмного образования области крыловидно-нёбной ямки с прорастанием в подвисочную ямку, глазницу, клиновидную и верхнечелюстную пазухи справа.
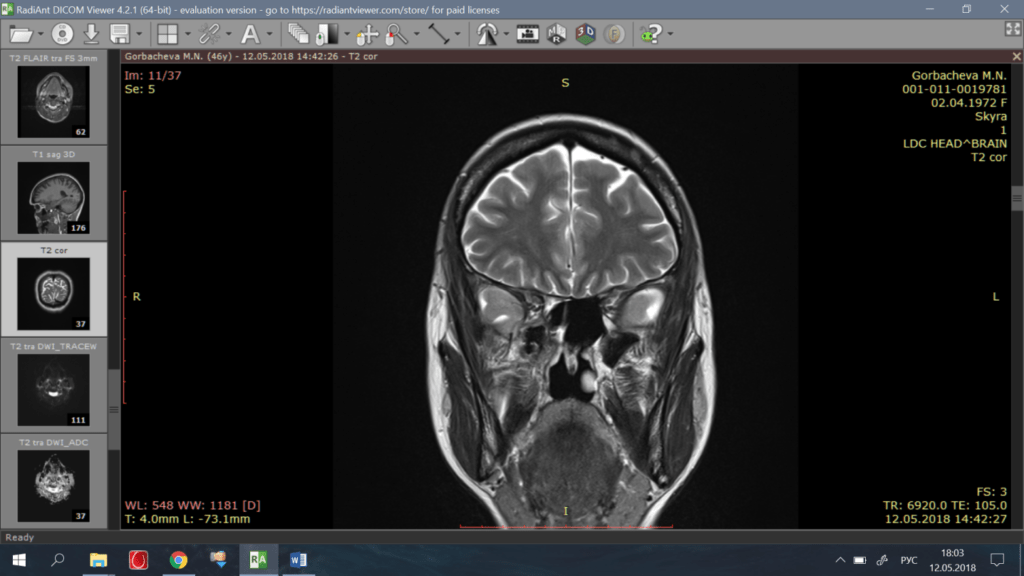
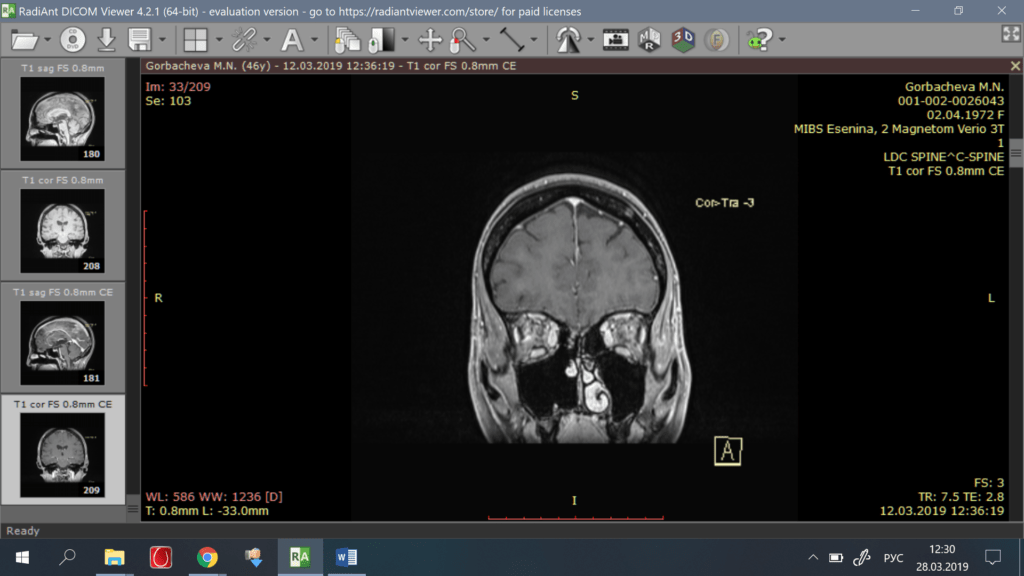
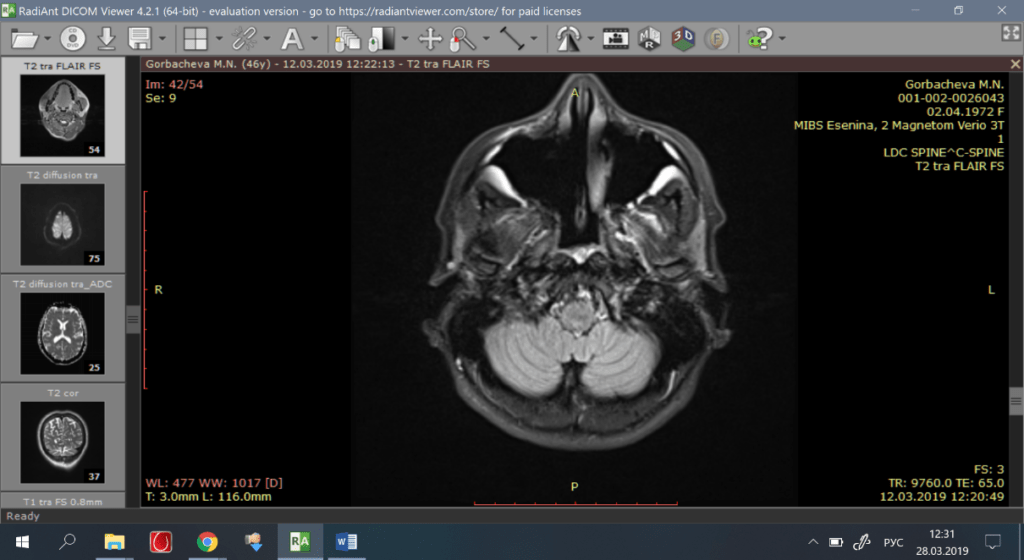
Фото 4-6. После операции (через 1 год): рецидива образования не определяется.
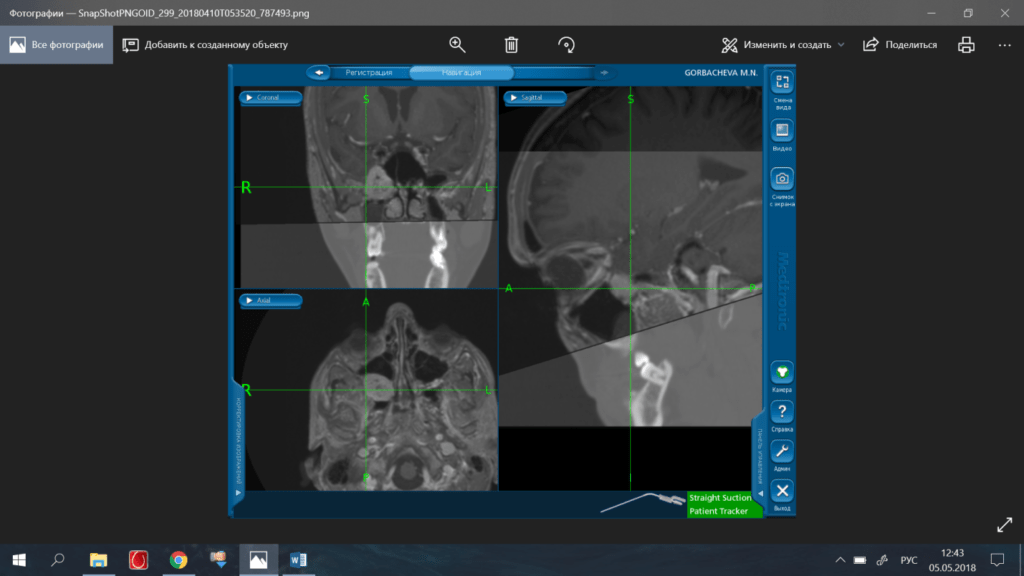
Фото 7. Применение электро-магнитной навигационной станции:
Проводилось совмещение данных КТ и МРТ, полученных на этапе предоперационного обследования. Определяется навигируемый щуп, позволяющий интраоперационно визуализировать границы опухоли в подвисочной ямке.
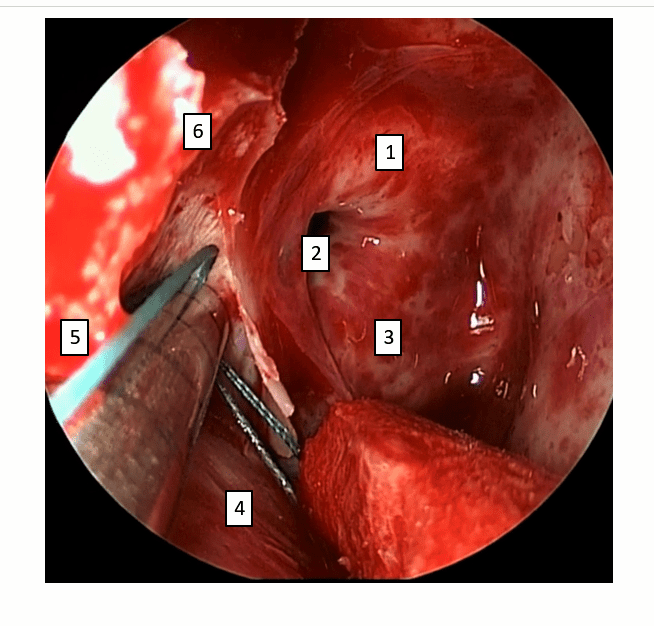
Фото 8. Этапы операции:
Проведена синусотомия, расширенная максилло- и сфенотомия: 1 –канал зрительного нерва, 2 – опто-каротидный карман, 3 – канал внутренней сонной артерии, 4 – опухоль, 5- фрагмент задней стенки верхнечелюстной пазухи, 6 – медиальная стенка глазницы.
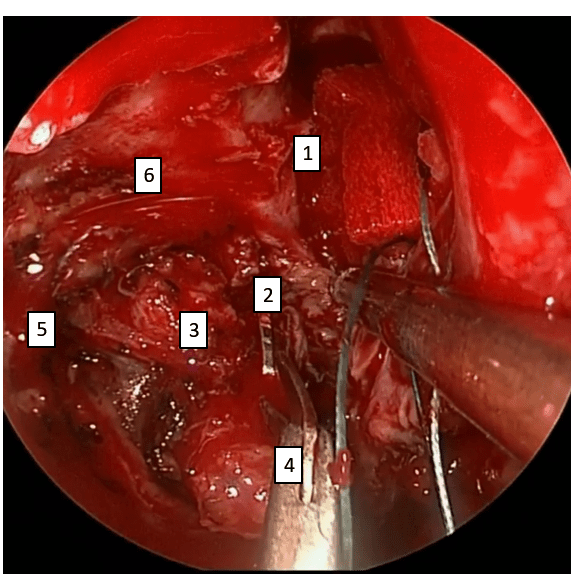
Фото 9. Наложение клипс и пересечение сосудов, питающих опухоль: 1 –клиновидная пазуха, 2 – титановая клипса, 3 – опухоль, 4 – микроножницы, 5- фрагмент латеральной стенки верхнечелюстной пазухи, 6 – канал подглазничного нерва.
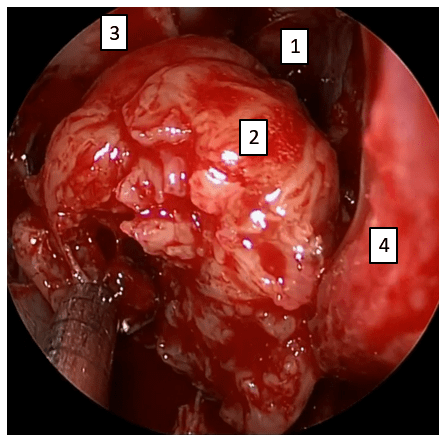
Фото 10. Удаление опухоли: 1 –клиновидная пазуха, 2 – опухоль, 3 – медиальная стенка глазницы, 4 – средняя носовая раковина.
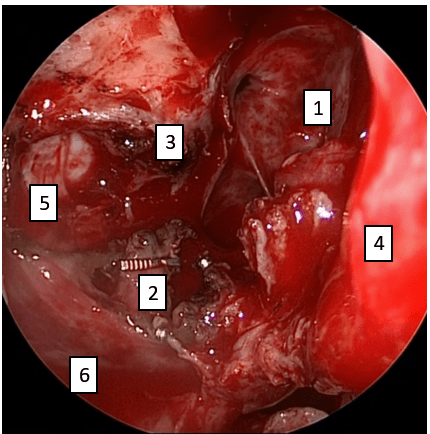
Фото 11. Послеоперационная полость:
1 –клиновидная пазуха, 2 – титановая клипса, 3 – круглое отверстие, верхнечелюстной нерв; 4 – средняя носовая раковина, 5 – подвисочная ямка, 6 – нижняя стенка верхнечелюстной пазухи.